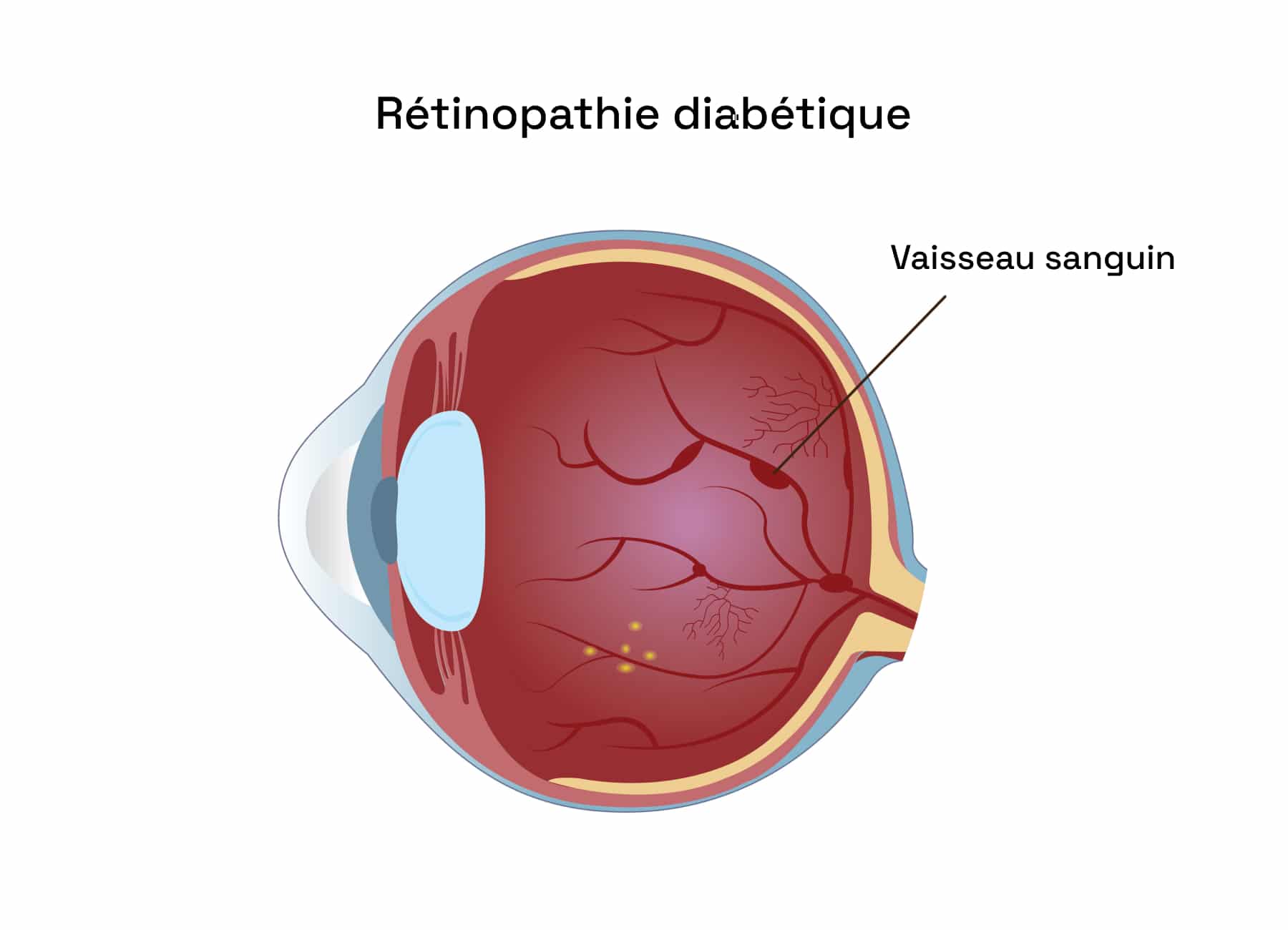
Souvent asymptomatiques aux premiers stades, ces atteintes oculaires évoluent progressivement et peuvent altérer la vision de manière irréversible. La rétinopathie diabétique résulte de lésions des vaisseaux sanguins de la rétine, entraînant des micro-anévrismes, des hémorragies et un manque d’oxygénation. Dans les formes avancées, des vaisseaux anormaux et fragiles apparaissent, favorisant les saignements et les complications sévères.
De son côté, la maculopathie diabétique touche la macula, zone clé pour la vision centrale. Elle peut être liée à un œdème maculaire, causé par l’accumulation de liquide, ou à une ischémie maculaire, due à une mauvaise irrigation sanguine. Un suivi ophtalmologique régulier est indispensable pour détecter ces affections et limiter leur impact sur la vue.